〜Topics 〜 母子感染
ダウンロードはこちらから ⇒ PDF[1,354KB]

■はじめに
妊娠中は,母体の免疫系が変化し,微生物などに対する感受性が,妊娠していないときとは異なる状態にあります。すなわち,胎児は父親と母親の両方の遺伝子を受け継いでいますので母親の免疫系は非自己(異物)と認識します。しかし,妊娠中は,胎児は母親の免疫系にとっては免疫学的寛容(note参照)の状態にあり,感染に対する生体防御能が通常より低下しています。このため,母体が何らかの微生物に感染し,それが胎児に移行することで母子感染が起こる場合があり,妊娠前から注意が必要となります。微生物や感染症の種類によっては重症化することもあり,母体,胎児双方の周産期管理が重要となります。
■母子感染とは?
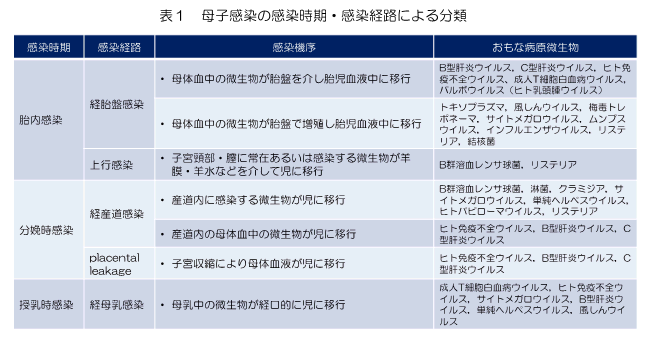
母体に感染している微生物が,妊娠・分娩・授乳の課程で胎児,新生児に感染を起こすことを母子感染といいます。母子感染は,感染の時期により胎児感染,分娩時感染,授乳期感染に分類されます。また,感染経路別に,母体血中の微生物や胎盤で増殖した微生物が胎盤を介して児に感染する経胎盤感染,子宮頸部や膣に存在する微生物が羊膜や羊水などを介して児に移行する上行感染,産道内に感染している微生物が児に移行する産道感染,母乳中の微生物が経口的に児に感染する経母乳感染に分類されます(表1)。母子感染は,症状がみられないものから,流産,胎児死亡や重い合併症,後遺症をきたすものまで幅広いのが特徴とされています。
免疫学的寛容とは・・・免疫機能が正常にはたらき,体内に侵入してきた有害物質を排除することで,私たちの健康は保たれています。免疫機能は,自分の身体をつくる細胞自身や普段口にする食べ物や乳酸菌などには反応しません。このように,有害物質だけ排除して,他の物質は排除しないことができる理由は,免疫学的寛容という機能が働いているからです。
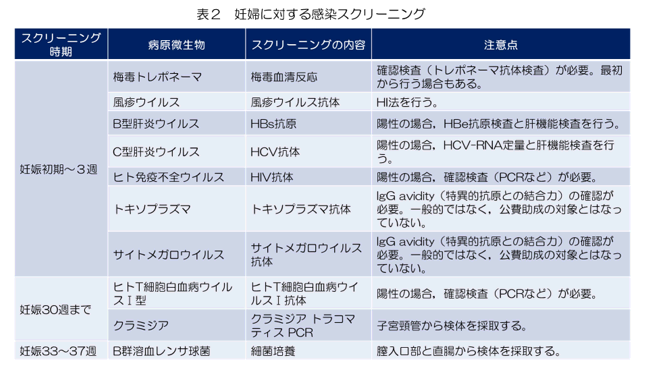
■母子感染の検査
妊娠中に感染症のスクリーニングを行う目的は,母子の健康状態を早期に把握することにあります。現在,行われている妊婦健康診査における感染症スクリーニングとその詳細を表2に示します。このうち,サイトメガロウイルス(CMV)とトキソプラズマを除き,公費負担で検査を受けることができます(表2)。
■母子感染の現状
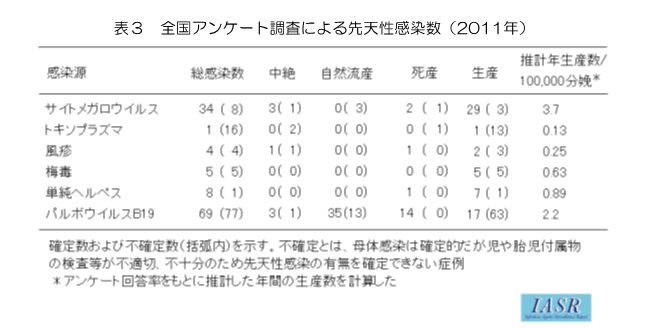
2011年に実施された厚生労働科学研究による母子感染についての全国調査によると,妊婦健診での感染症スクリーニングの実施状況は,風疹,梅毒,ヒト免疫不全ウイルス(HIV),ヒトT細胞白血病ウイルス1型(HTLV-1),B型肝炎ウイルス(HBV),C型肝炎ウイルス(HCV)は99%以上の実施率であったのに対し,CMVは4.5%,トキソプラズマは48.5%と実施率は低かったとしています。また,10万出生あたりの先天性感染数は,パルボウイルスB19が22と最も多く,ついで,CMV3.7,単純ヘルペス0.89,梅毒0.63,風疹0.25,トキソプラズマ0.13の順であったと報告されています。先天性パルボウイルスB19の感染数は予想以上に多く,流行時には注意が必要としています(表3)。
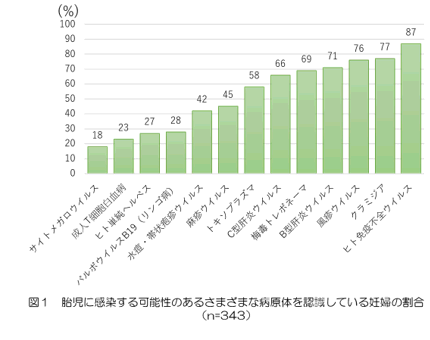 また,わが国で予想される先天性感染の発生数に比べて,CMVやトキソプラズマの症例が少ない理由として,スクリーニングの実施率が低いことと関連し,軽症や無症状の先天性感染児が見逃されている可能性を示唆しています。CMVとトキソプラズマのスクリーニングを妊婦全員に行うことが推奨されないのは,スクリーニング方法や診断法・治療法が確立していないことが理由としてあげられています。わが国における妊婦343名を対象に実施された,胎児に感染する可能性のある病原体の認識度についての調査成績を図1に示します。HIV(87%)が妊婦にとっては最もよく知られた病原体であり,ついでクラミジア・トラコマチス(77%)と続いています。一方,先天性感染数が多いとされるパルボウイルスB19,CMVを認識していたのは,それぞれ28%,18%にすぎなかったことから,これらの病原体についての妊娠可能年齢の女性を対象としたカウンセリングあるいは教育は,母子感染の発生率を減らすために喫緊に整える必要があると結論しています。
また,わが国で予想される先天性感染の発生数に比べて,CMVやトキソプラズマの症例が少ない理由として,スクリーニングの実施率が低いことと関連し,軽症や無症状の先天性感染児が見逃されている可能性を示唆しています。CMVとトキソプラズマのスクリーニングを妊婦全員に行うことが推奨されないのは,スクリーニング方法や診断法・治療法が確立していないことが理由としてあげられています。わが国における妊婦343名を対象に実施された,胎児に感染する可能性のある病原体の認識度についての調査成績を図1に示します。HIV(87%)が妊婦にとっては最もよく知られた病原体であり,ついでクラミジア・トラコマチス(77%)と続いています。一方,先天性感染数が多いとされるパルボウイルスB19,CMVを認識していたのは,それぞれ28%,18%にすぎなかったことから,これらの病原体についての妊娠可能年齢の女性を対象としたカウンセリングあるいは教育は,母子感染の発生率を減らすために喫緊に整える必要があると結論しています。
■TORCH症候群 母子感染する病原体は数多く存在します。感染経路も感染時期もさまざまで,同じ病原体であっても,複数の感染経路で異なる時期に感染する場合があります。感染が児におよぼす影響も,胎内で発症するものから生後数十年を経て発症するものまでさまざまです。また,感染後の発症率も低いものから必ず発症するものまで多岐にわたります。この中で,胎盤を経由した感染によって児に重篤な奇形や臓器・神経・感覚器障害をきたす病原体の頭文字を取って名付けたものを「TORCH症候群」といいます。「T」はToxoplasma gondii(トキソプラズマ),「O」はothers(その他の微生物)という意味で,梅毒トレポネーマ(Treponema pallidum)やB型肝炎ウイルス,クラミジアなどを含み,「R」はRubella virus(風疹ウイルス),「C」はCytomegalovirus(サイトメガロウイルス),そして「H」はHerpes simplex virus(単純ヘルペスウイルス(HSV))を示しています(図2)。
母子感染する病原体は数多く存在します。感染経路も感染時期もさまざまで,同じ病原体であっても,複数の感染経路で異なる時期に感染する場合があります。感染が児におよぼす影響も,胎内で発症するものから生後数十年を経て発症するものまでさまざまです。また,感染後の発症率も低いものから必ず発症するものまで多岐にわたります。この中で,胎盤を経由した感染によって児に重篤な奇形や臓器・神経・感覚器障害をきたす病原体の頭文字を取って名付けたものを「TORCH症候群」といいます。「T」はToxoplasma gondii(トキソプラズマ),「O」はothers(その他の微生物)という意味で,梅毒トレポネーマ(Treponema pallidum)やB型肝炎ウイルス,クラミジアなどを含み,「R」はRubella virus(風疹ウイルス),「C」はCytomegalovirus(サイトメガロウイルス),そして「H」はHerpes simplex virus(単純ヘルペスウイルス(HSV))を示しています(図2)。
TORCH症候群のなかでも,わが国での先天性感染数が多くみられるトキソプラズマ,CMV,パルボウイルスB19について以下に概説します。
[トキソプラズマ]
原虫の一種,トキソプラズマ・ゴンディ(Toxoplasma gondii)による感染症です。ネコ科の動物を終宿主とし,オーシスト(note参照)の形で糞便中に排泄され,ヒトへの感染源となります。土壌や水に混入,あるいは洗浄不十分な生野菜や果物に付着したオーシストや加熱不十分な食肉中のシスト(note参照)の経口摂取により感染が成立します(図3)。潜伏期については,ネコの糞の中のオーシストを摂取した場合には5〜20日,食肉中のシストを摂取した場合には10日から数週間とされています。感染しても健康な人は問題ないのですが,妊婦が初感染した場合は,その胎児にも感染がおよぶことがあり注意が必要とされています。妊娠中の女性が初感染することにより起こる胎児の先天性トキソプラズマ症は,死産および自然流産だけでなく精神遅滞,視力障害,脳性麻痺など重篤な症状をきたすことがあります。感染しても免疫系の働きにより,無症状で経過することもあり,出生時には問題がなくても成長するにつれて症状が現れる場合もあります。
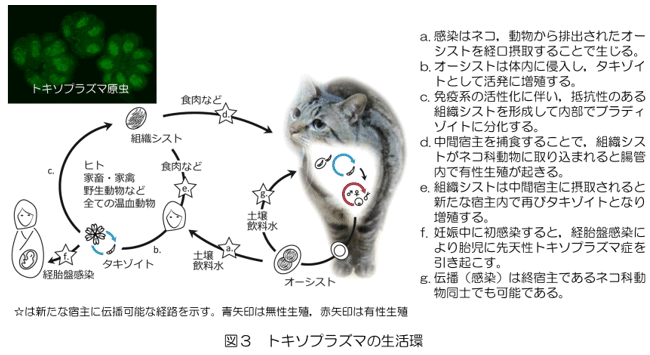
ブラディゾイト:繁殖活動ができる成虫のようなもの
オーシスト:卵のようなもの
タキゾイト:繁殖することができない幼虫のようなもの
シスト:自分に適した環境ではないので、活動をしているサナギのようなもの
[サイトメガロウイルス(CMV)]
サイトメガロウイルスは,ヘルペスウイルスの仲間のひとつです。サイトメガロウイルス感染症は,CMVの初感染,再感染あるいは再活性化によって起こる病態で,感染と感染症の発症は異なることの認識が必要です。わが国のCMV抗体の保有率は,欧米諸国に比べて高く,乳幼児期にほとんどが不顕性感染している状態が続いていました。ところが最近,妊娠可能年齢の女性のCMV抗体の保有率は90%台から70%台に減少していることが報告されています。このことは,乳幼児期に初感染を受けずに成人し,妊娠中の感染により先天性CMV感染症患児を出産する頻度が増加することにつながります。抗体陽性の母親から出生した児の経胎盤感染の頻度は0.2~2.2%ですが,妊娠中に初感染を受けた場合の経胎盤感染の頻度は20~40%に上昇し,このうち,症状がみられる感染児は5~10%とされています。ただし,新生児期に無症状であっても,難聴や知能障害のような形で発見されることがあり,継続した産後の管理が重要となります。感染経路は母乳感染,尿や唾液による水平感染がおもな経路であり,産道感染,輸血による感染,性行為による感染なども認められています。初感染を受けた乳幼児はほとんどが不顕性感染の形で経過し,その後数年にわたって尿あるいは唾液中にウイルスを排泄します。このことから,保育園などでの子供同士の密接な接触によって感染を受けたり,ウイルスを含む尿との接触により感染が成立します。また,既感染の母親の母乳中にはウイルスが存在し,母乳が重要な感染源となり,特に早産児は,母体から十分量の抗体の移行を受けることなく出生するため,感染症へと発展する可能性が高くなります。
一方,免疫不全者,臓器移植後あるいは悪性腫瘍治療中の免疫抑制状態におけるCMV感染症の多くは,体内に潜伏感染していたCMVが再活性化することにより起こります。また,初感染による場合も,免疫が正常な人にくらべて症状は重篤となる場合が多く,事前に抗体保有の有無を検査しておくことは重要です。
1)先天性CMV感染症
妊婦がCMVの初感染,再感染した場合あるいは再活性化を認めた場合にウイルスが胎盤を経由して胎児に移行し発症します。症状は重篤なものから軽症,無症状まで幅広く,初感染の場合に重篤になることが知られています。
2)新生児,乳児期の感染(後天性感染)
産道感染,母乳を介した感染,尿や唾液を介した水平感染が主なものですが,ほとんどが不顕性感染あるいは軽症に経過します。病態は母体から移行する抗体の量により異なります。
[パルボウイルスB19]
伝染性紅斑,通常りんご病とよばれる感染症の病原体です。潜伏期間は10〜20日間で,おもに幼児から学童期の小児にみられる流行性疾患で,頬に境界が鮮明な紅斑が現れ,続いて手足に網目状,レース状の発疹がみられます。症状がみられない不顕性感染は,全症例の4分の1程度でみられます。成人では関節痛や四肢の浮腫,頭痛が出現し,関節炎から歩行困難になることもあります。頬に紅斑が出現する7〜10日前は,微熱や感冒症状をみることが多く,また,この時期はウイルス血症を起こしていることから周囲への感染源となります。特徴的な発疹が出現して臨床的に診断される時期は,すでにウイルス血症はなく,周囲への感染性はほとんどありません。通常は合併症もなく自然軽快し,一度感染すると終生免疫が得られるため,一般的に再感染はしないとされています。一方,妊婦が感染すると,約20%に胎盤を介して胎児に感染し,胎児水腫をきたすことがあります。胎内感染した場合,約10%が流産あるいは死産にいたるとされています。
■母子感染の予防 母子感染は妊娠初期から,妊娠中,分娩期,授乳期にいたるまで,母子感染を起こします。病源体によっては,感染時期や感染経路がひとつとは限りません。母子感染の予防には,表1に示すそれぞれの病原体の感染時期と感染経路を把握しておくことが大切です。
母子感染は妊娠初期から,妊娠中,分娩期,授乳期にいたるまで,母子感染を起こします。病源体によっては,感染時期や感染経路がひとつとは限りません。母子感染の予防には,表1に示すそれぞれの病原体の感染時期と感染経路を把握しておくことが大切です。
母子感染の予防を目的に,厚労省をはじめ,関連学会で啓発活動が行われています。日本周産期・新生児医学会および日本産科婦人科学会では,下記に示す「赤ちゃんとお母さんの感染予防対策5か条」を作成しています。
(www.jspnm.com/topics/data/topics20130515.pdf)
1.妊娠中は家族,産後は自分にワクチンで予防しましょう!
2.手をよく洗いましょう!
3.体液に注意!
4.しっかり加熱したものを食べましょう!
5.人ごみは避けましょう!
※妊娠する可能性がある女性,新生児・小児にかかわる医療従事者は,母子感染に関する正しい知識を身につけておくことが大切です。
【参考資料】
- 妊婦で注意すべきリスク因子と対応のポイント.薬局.2016. 67: 14-20.
- 各種感染症と母子感染予防.産婦人科治療.2007 94(2): 222-230.
- 日本における母子感染の現状と課題.2015. 253: 1201-1207.
- Awareness of and knowledge about mother-to-child infections inJapanese pregnant women. Congenital Anomalies 2014; 54, 35-40. doi:10.1111/cga.12030
- 母子感染の検査診断 母子感染とは?臨床検査.2017. 61: 1352-1357.
- Prevention of Perinatal Group B Streptococcal Disease. MMWR. 2002. 51(RR11): 1-22.
- ヒトパルボウイルスB19母子感染の実態(IASR Vol. 37: 7-8: 2016)
- 母子感染ポスター(https://www.mhlw.go.jp/bunya/kodomo/boshi-hoken16/dl/06_1.pdf)
- 産婦人科 診療ガイドライン−産科編2020.日本産婦人科学会,日本産婦人科医会編.
- トーチの会HP(https://toxo-cmv.org)
- トキソプラズマ症とは? 国立感染症研究所http://www.nih.go.jp/niid/ja/kansennohanashi/3009-toxoplasma-intro.html
- サイトメガロウイルス感染症.薬局.2016. 67:47-52.
